Embryologie
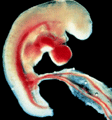
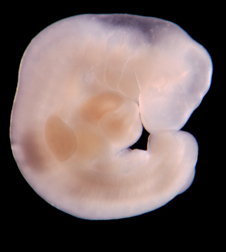
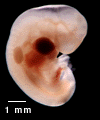
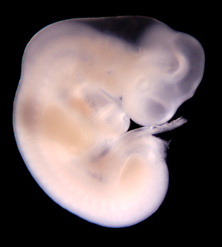
Développement embryologique normal
Développement embryologique anormal
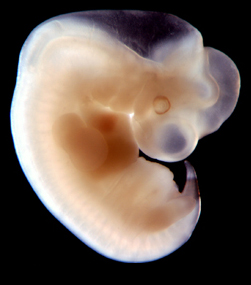
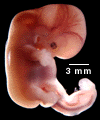
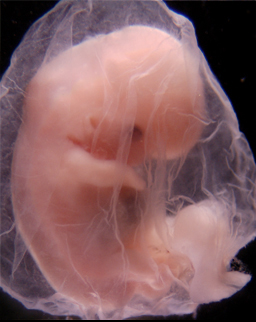
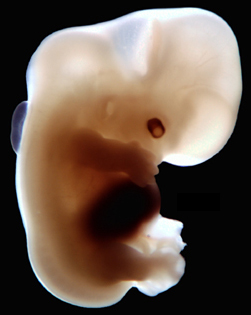
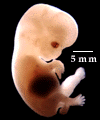
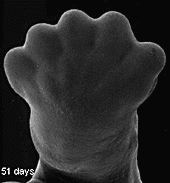
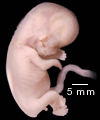
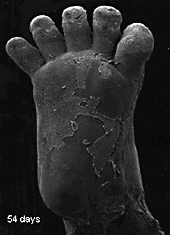
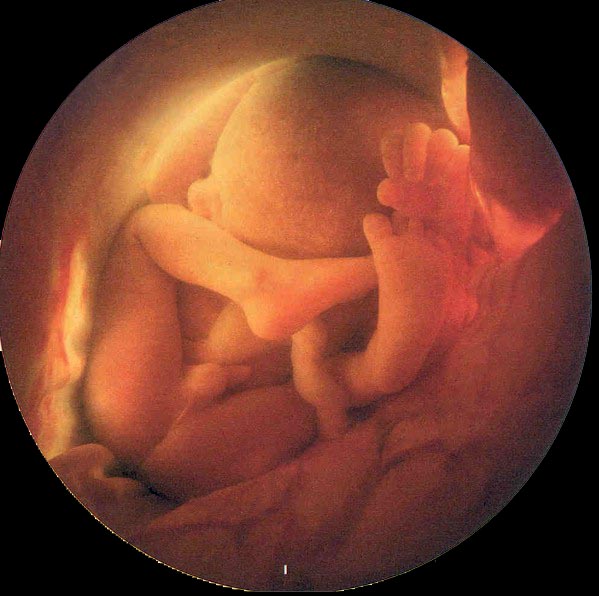
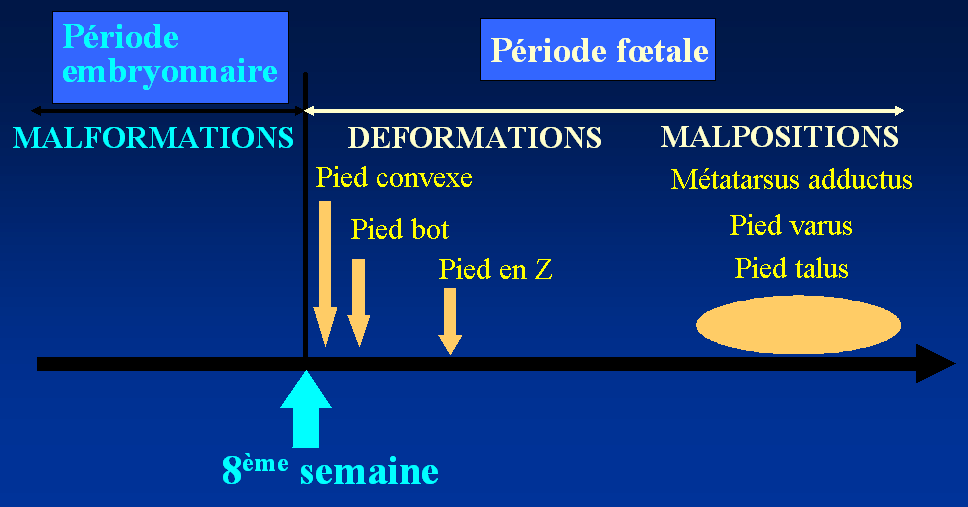
Le développement du pied pendant la croissance intra-utérine (morphogenèse) est très précoce : pendant le 2ème mois de vie.
La période embryonnaire concerne la vie avant la 8ème semaine.
La période foetale concerne la vie après la 8ème semaine.
Les accidents de formation survenant très tôt (pendant la vie embryonnaire) provoquent des malformations des pieds, pathologies graves.
Les accidents de formations survenant après la 8ème semaine (pendant la vie foetale) sont à l’origine de déformations (comme le pied bot varus équin) ou plus tardivement de malpositions (comme le métatarsus adductus).
Amniocentèse : quelques explications
Définition
Une amniocentèse est un prélèvement de liquide amniotique
Aspect médico-légal
Le praticien qui réalise l’acte d’amniocentèse doit au préalable avoir obtenu le consentement éclairé de sa patiente, après l’avoir informée des risques maternels et foetaux. Ce consentement doit être écrit.
(Décret du 6 mai 1995, arrêté du 10 septembre 1997).
Objectifs
L’objectif d’une amniocentèse est de réaliser un prélèvement de cellules foetales pour faire un caryotype.
Dates de réalisation
L’amniocentèse est réalisable à partir de 11 semaines d’aménorrhée (SA) et jusqu’en fin de grossesse.
On distingue :
13 SA < les amniocentèses précoces < 15 SA
16 SA < les amniocentèses classiques < 20 SA
20 SA < les amniocentèses tardives
La période idéale pour réaliser une amniocentèse est la 17ème semaine d’aménorrhée, en raison du nombre important de cellules foetales desquamées dans le liquide amniotique.
L’interêt d’une amniocentèse précoce (techniquement plus difficile) est d’obtenir un caryotype précoce permettant si besoin de réaliser une interruption médicale de grossesse avant la perception des premiers mouvements du foetus par la maman.
Technique classique
La maman est installée en position couchée.
Avant la ponction, le praticien va réaliser une échographie permettant d’apprécier le terme de la grossesse, la vitalité du foetus, le volume de liquide amniotique, la position du placenta, et le choix de la région amniotique à ponctionner.
La ponction se réalise sous contrôle de la sonde d’échographie.
Tout le matériel utilisé est stérile, et la sonde d’échographie sera elle-même emballée dans une housse stérile.
L’abdomen de la maman est désinfecté avec un antispetique, et la protection stérile est mise en place.
En général, ce geste ne nécessite pas d’anesthésie locale.
La ponction est alors réalisée à travers la paroi abdominale de la maman, l’aiguille franchissant ensuite le muscle de l’utérus puis les membranes amniotiques.
La partie centrale de l’aiguille (mandrin) peut alors être enlevée pour aspirer la quantité de liquide.
Cette quantité varie en fonction du terme de la grossesse (1 ml prélevé par semaine d’aménorrhée sans dépasser 20 ml).
Le liquide amniotique prélevé sera alors rapidement confié aux laboratoires concernés (cytogénétique, biochimie ou biologie moléculaire).
Après avoir enlevé l’aiguille, le praticien refait une échographie pour vérifier la vitalité du foetus, l’absence de saignement.
Durée
En dehors de problème technique, l’acte d’amniocentèse dure 5 minutes en moyenne.
Un repos est conseillé pendant 24 heures après la ponction.
Contre-indications
Elle sont peu nombreuses :
Obésité maternelle pathologique
Fibromes utérins sur le trajet de l’aiguille de ponction
Interposition de la vessie ou de l’intestin sur le trajet de ponction.
Complications
Echec de ponction :
C’est assez rare : environ 2% des ponctions.
Il suffira de refaire une autre tentative à ddistance (1 semaine plus tard).
Complication chez la maman
Infections
Elle sont très rares mais peuvent être très graves (chorioamniotites)
Complications traumatiques
Il s’agit le plus souvent de lésions de vaisseaux sanguins de la paroi abdominale se traduisant par des écchymoses sans gravité.
Hydrorrhée
Il s’agit d’un écoulement de liquide amniotique par le point de ponction. Cette complication arrive dans environ 2% des ponctions et justifie hospitalisation et surveillance clinique et échographique. Le plus souvent, l’écoulement s’arrête naturellement.
Iso-immunisation Rhésus
Accident survenant surtout en cas de ponction à travers le placenta.
Il est nécessaire d’injecter une ampoule de gamma globuline anti-D aux mamans Rhésus négatif.
Complications chez le foetus
Perte du foetus
Le risque de perdre le foetus est évalué entre 0,5 à 1%.
Certains facteurs augmenent ce risque :
l’âge de la maman supérieur à 35 ans
les antécédents d’avortements à répétition
les ponctions itératives
l’inexpérience de l’opérateur
Difficultés d’analyse du liquide amniotique
Les échecs de culture de cellules repésentent environ 1% des cas. Il sont plus fréquents si la ponction a été réalisée de façon précoce