La méthode de Ponseti
Sommaire :
Principes de la méthode
Durée et calendrier de la phase de réduction (plâtres)
Réalisation du premier plâtre
Surveillance du plâtre au domicile
Second plâtre
Troisième plâtre
Quatrième plâtre
Cinquième plâtre
Sixième plâtre
Septième plâtre
Mise en place de l’attelle de posture
Surveillance et kinésitherapie
Résultats
La place de la chirurgie
Principes de la méthode de Ponseti :
- La correction des déformations du pied bot fait appel à la réalisation de plâtres qui suivent une procédure très précise.
Ces plâtres sont dit cruro-pédieux car ils s’étendent de la racine de la cuisse aux orteils. - Ils sont réalisés en plâtre de Paris (et non en résine), facile à modeler.
- Ils sont réalisés lorsque le bébé est le plus calme possible, l’idéal étant de profiter du moment de la tétée (au biberon ou au sein).
- Ils nécessitent la présence de 2 personnes habituées à cette technique : 1 personne pour maintenir le pied en bonne position, 1 personne pour confectionner le plâtre.
- Chaque plâtre est laissé en place pendant 1 semaine (sauf les 2 derniers qui sont laissés pendant 10 jours)
- Pendant toute la durée des plâtres, il est impossible de baigner les enfants
- Avant et après chaque plâtre, le pied bot est évalué en utilisant la classification de Diméglio, et reçoit une note de 1 à 20.
- La note de 20 correspond à un pied bot très sévère et très raide.
- La note de 1 correspond à un pied bot très modéré et très souple.
Cette note permet de suivre l’évolution du pied bot semaine après semaine.
Durée et calendrier de la phase de réduction (plâtres) :
| Age | Réalisation et durée du plâtre | |
| 1er plâtre | 1 jour | Réalisé en consultation, idéalement au 1er jour de vie. Durée = 1 semaine |
| 2ème plâtre | 1 semaine | Réalisé en consultation. Durée = 1 semaine |
| 3ème plâtre | 2 semaines | Réalisé en consultation. Durée = 1 semaine |
| 4ème plâtre | 3 semaines | Réalisé en consultation. Durée = 1 semaine |
| 5ème plâtre | 1 mois | Réalisé en consultation. Durée = 1 semaine |
| 6ème plâtre | 5 semaines | Section per-cutanée (au travers de la peau) du tendon d’Achille Réalisé au bloc opératoire sous anesthésie générale ou locale Durée = 10 jours |
| 7ème plâtre | 1 mois 1/2 | Prise d’empreintes pour la livraison des bottillons en cuir. Réalisé en consultation. Durée = 10 jours |
| 2 mois | Mise en bottillons en cuir et attelle de Denis-Browne (attelle UNI-BAR ou autre marque) |
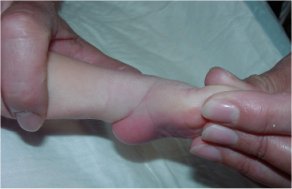
L’opérateur tient le pied en bonne position et empêche le bébé de bouger
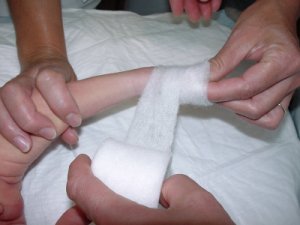
L’aide déroule sans serrer une bande
de coton, depuis les orteils jusqu’à la racine de la cuisse
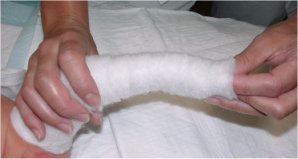
 Le coton remonte largement sur le haut de la cuisse pour protéger la peau.
Le coton remonte largement sur le haut de la cuisse pour protéger la peau.
Le bébé est calmé par la prise du biberon
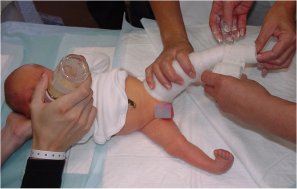
La bande de plâtre de Paris est trempée dans l’eau puis déroulée depuis les orteils jusqu’au genou.
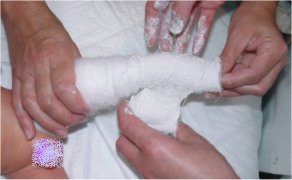
Le plâtre est très souvent lissé en cours d’application.
L’opérateur place le pied dans la position de correction typique du 1er plâtre, ce qui donne la fausse impression d’exagérer la déformation
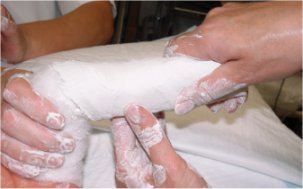
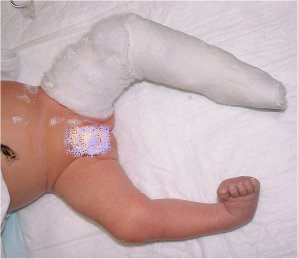
Image de pied droit avec début de correction par le 1er plâtre de Ponseti : la correction ne force pas le pied vers l’extérieur, mais elle prépare le pied pour les plâtres suivants.
Le pied gauche n’est pas encore plâtré.
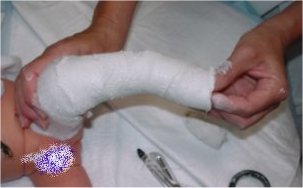
Lorsque la première partie du plâtre est solide, le plâtre est terminé en prenant le genou puis la cuisse.
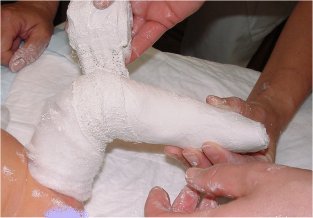
1er plâtre de Ponseti en fin de réalisation.
Les orteils sont dégagés aux ciseaux pour permettre la surveillance.
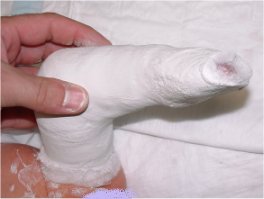
Surveillance du plâtre au domicile :
Le plâtre de Paris utilisé pour la confection des plâtres de Ponseti nécessite un temps de séchage (par évaporation de l’eau) de 48 heures environ.
Pendant les premières 24 heures, il faut éviter d’habiller le plâtre (chaussette, pyjama) pour lui permettre de sécher. Il est habituel que les orteils soient un peu plus froids pendant cette phase de séchage.
Il est inutile de sécher le plâtre au séche-cheveux.
Par contre, pendant les deux premières nuits, il faut placer un petit coussin (ou une peluche) sous le plâtre pour garder le pied un peu plus haut, et permettre à la circulation du sang de s’adapter à la présence du plâtre.
Le plâtre est bien toléré lorsque :
- le bébé ne pleure pas
- les orteils sont bien roses (ils peuvent être légèrement violets)
- les orteils se recolorent facilement (les orteils deviennent blancs lorsqu’on appuie dessus, mais rosissent vite dès qu’on relâche la pression)
Sixième plâtre :
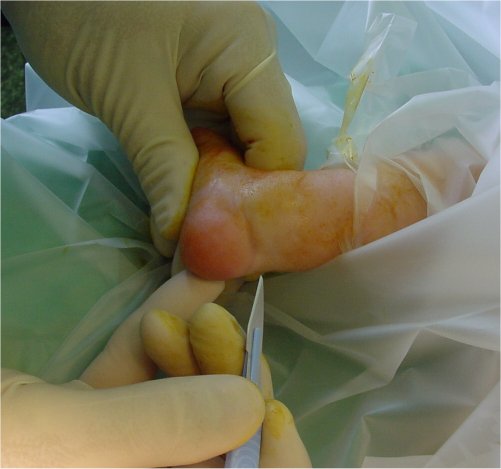 Le sixième plâtre est réalisé sous anesthésie générale
Le sixième plâtre est réalisé sous anesthésie générale
(sauf en cas de contre-indication)
Le 5ème plâtre est ôté au bloc opératoire.
Le tendon d’Achille est complètement sectionné (ténotomie) à la pointe du bistouri par une incision de 3 mm qui ne laisse aucune cicatrice.
Voir la vidéo de ténotomie.
Le 6ème plâtre est réalisé en fin d’intervention.
Il est laissé en place pendant 10 jours
Mise en place de l’attelle de posture :
Après le dernier plâtre (septième ou huitième), on met en place une attelle de posture :
attelle de Mitchell-Ponseti
attelle UNI-BAR et bottillons en cuir à boûts ouverts
attelle de Horton technology (Horton Click)
Nous ne conseillons pas l’utilisation de l’attelle de Dobbs.
L’attelle est réglée par le chirurgien de façon à maintenir le pied bot fortement tourné vers l’extérieur (60°).

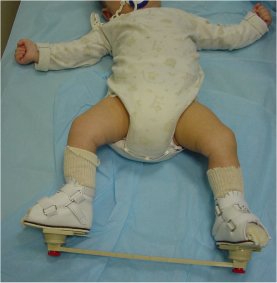
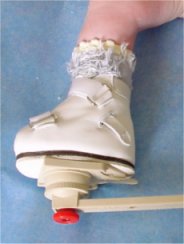
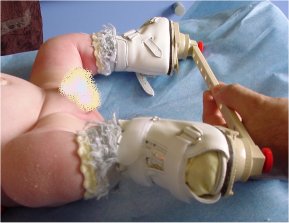
Les attelles (attelle AFO de Mitchell-Ponseti, attelle UNI-BAR, attelle de Horton Click) et chaussures sont laissées en place jour et nuit pendant 6 mois (avec 1 heure de liberté le matin et l’après-midi).
A partir de 6 mois, cette liberté est portée à 2 heures le matin et l’après-midi.
L’attelle est généralement bien tolérée la nuit, à condition que sa mise en place devienne une sorte de “rituel du coucher”.
Lorsque le traitement est bien réalisé, on voit souvent apparaître un sillon cutané et graisseux à la limite des bottillons, lié à la répartition de la graisse. 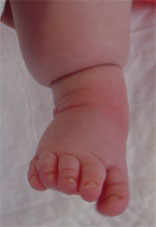 Ce sillon disparaît spontanément avec la croissance.
Ce sillon disparaît spontanément avec la croissance.
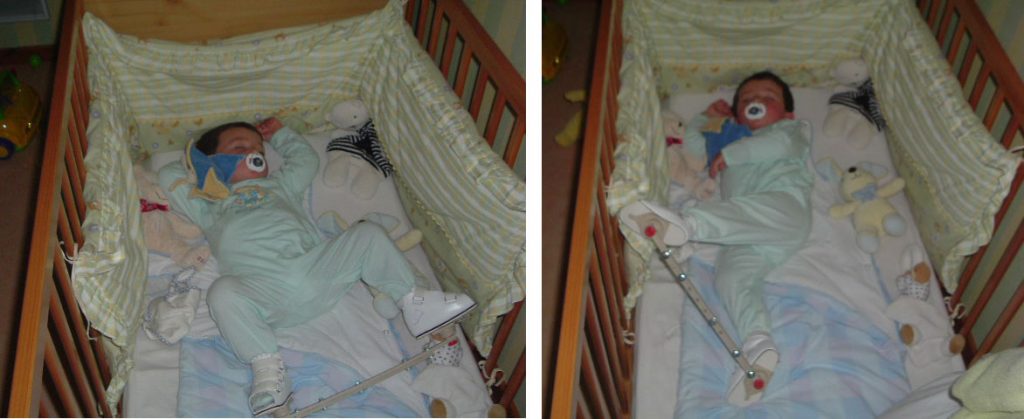
Entre l’âge de 2 mois (mise en place de l’attelle et des chaussures adaptées) et l’âge de 6 mois, les enfants bénéficient de 2 heures de liberté complète (sans attelle ni chaussure).
Il est possible de faire 2 fois une heure ou deux heures de suite.
A partir de l’âge de 6 mois, ils bénéficient de 2 heures de liberté complète matin et soir.
Entre l’âge de 6 mois et l’acquisition de la marche, les phases de liberté seront PROGRESSIVEMENT AUGMENTEES EN FONCTION DES PROGRES DES ENFANTS.
Ces progrès psycho-moteurs dépendent du développement du système nerveux et ne sont pas influencés par l’utilisation de l’attelle :
autrement dit, l’ATTELLE NE RETARDE AUCUNEMENT L’ACQUISITION DE LA VERTICALISATION NI DE LA MARCHE !!!!!!!!!!!!!!!!!!!!!!!
Après acquisition de la marche, attelle et chaussures sont portées uniquement la nuit et la sieste.
L’attelle et les chaussures sont portés jusqu’à l’âge de 3 à 4 ans, ceci étant modulé en fonction de l’évolution de chaque pied.
Surveillance et kinésithérapie :
Après l’âge de la marche, les enfants peuvent être chaussés normalement dans la plupart des cas.
Si besoin, on peut mettre en place des chaussures thérapeutiques à usage prolongé (CH.U.P.), destinées à maintenir la partie avant du pied en position de correction.
Le rôle de la kinésithérapie dans la méthode de Ponseti est très limité : la kinésithérapie est surtout indiquée pour mobiliser le calacaneum (os du talon) vers le bas lorsqu’il reste placé trop haut.
Le risque de voir les déformations réapparaître (récidive) est important en cas d’abandon du port des sandales et de l’attelle (dans les 2 à 4 mois qui suivent).
Après la mise en place de l’attelle et des sandales américaines, un rendez-vous de contrôle est effectué à 1 mois. Puis des contrôles cliniques sont réalisés tous les 3 mois jusqu’à l’âge de la marche.
Après acquisition d’une marche autonome, un bilan radiographique précis est réalisé.
Le rythme de surveillance est alors de 1 contrôle tous les 4 mois.
Après l’arrêt de l’attelle (vers l’âge de 3 ou 4 ans), le rythme de surveillance est de 2 contrôles par an.
Après l’âge de 6 ans, le rythme de surveillance est de 1 contrôle par an jusqu’à la fin de la croissance des pieds.
La récidive de la déformation ne conduit pas automatiquement à une opération, mais peut être traitée par un autre cycle de plâtres correcteurs.
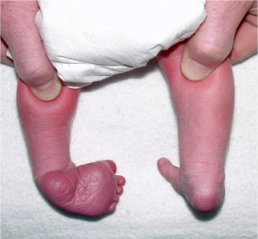
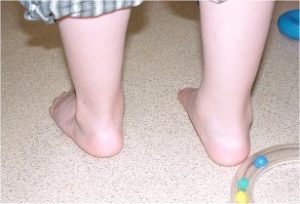
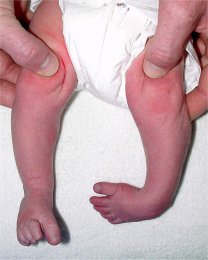
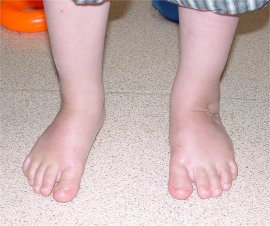
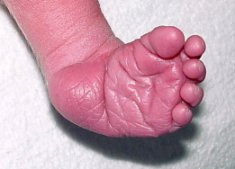
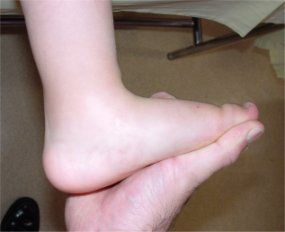
Pied bot gauche
traité par la méthode de Ponseti
| A la naissance | A l’âge de 4 ans |
 |
 |
 |
 |
 |
 |
Une étude récente publiée dans Journal of Pediatric Orthopaedics (Vol.22, N°4, 2002) réalisée à Baltimore a comparé l’évolution de 34 pieds bots traités par la méthode du Dr Ponseti et de 34 autres pieds bots traités par une autre technique de plâtres correcteurs : 1 seul pied bot (soit 3%) traité selon la technique de Ponseti a nécessité une intervention chirurgicale, alors que 32 pieds bots (soit 97%) traités par l’autre méthode ont du être opérés.
Encore faut-il signaler que le seul pied bot traité par plâtres de Ponseti et opéré correspond à un cas où la famille n’avait pas suivi le traitement correctement, par abandon de l’attelle de Denis-Browne…
Malgré tout, un pied bot ne devient JAMAIS un pied tout à fait normal (aux yeux des chirurgiens), mais il peut en avoir l’aspect (aux yeux des parents), et permettre une vie normale.

Même en cas d’excellent résultat, il garde toujours certains défauts plus ou moins visibles.
Défauts presque constants après traitement
| Excès de peau sur la face externe du pied | 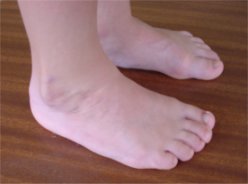 |
| L’amyotrophie du mollet est toujours présente, plus visible si un seul côté est atteint | 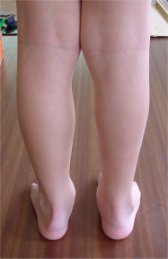 |
| La différence de pointure entre les deux pieds est quasi constante pour les formes unilatérales de pied bot |  |
| La différence de longueur du membre porteur du pied bot reste souvent modérée | 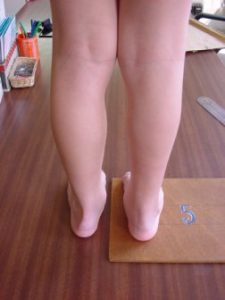 |
Résultats de la série lyonnaise
Résultats du traitement des enfants entre avril 2009 et décembre 2016 (à Lyon)
225 enfants ont bénéficié du protocole du Dr Ponseti soit 330 pieds.
Le recul moyen pour ces enfants est de 3 ans et 10 mois.
27 enfants soit 42 pieds ont du être opérés soit un taux opératoire de 12%.
Les 42 interventions ont consisté en :
- 16 ténotomies itératives percutanées du tendon d’Achille
- 5 transferts isolés du tendon du muscle Tibialis Anterior
- 15 transferts du tendon du muscle Tibialis Anterior associés à une libération postérieure
- 7 libérations postéro-médiales étendues
Place de la chirurgie
La chirurgie ne doit pas être considérée comme la dernière des solutions, lorsque tout a échoué. Elle intervient comme une « chirurgie de perfectionnement du résultat » lorsque le traitement par plâtre ainsi que la marche ne permettent plus d’améliorer le pied.
De nombreuses techniques opératoires peuvent être proposées, en fonction de l’aspect du pied (à l’examen et sur les radiographies).
Transfert du muscle Tibialis Anterior sur le 3ème cunéiforme :
| Indication | Cette intervention est indiquée après l’âge de la marche lorsqu’il existe un déséquilibre de la balance musculaire entre inverseurs et éverseurs du pied (muscles qui tirent le pied à l’intérieur ou à l’extérieur). Le transfert est indiqué si l’enfant présente un varus (bascule du talon en dedans) et une supination (torsion du pied verhs le plafond) durant la marche. Dans ce cas , il existe un épaississement cutanée de la partie latérale de la plante du pied. Souvent, l’indication de transfert est secondaire à une mauvaise compliance au port de l’attelle. |
|
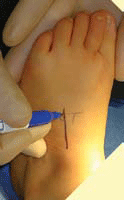
| Dessin des incisions cutanées | L’incision dorsolatérale est dessinée sur la partie dorsale médiane du pied [1] |
 |
| Incision médiale | L’incision dorsomédiale est faite en regard de l’insertion du tendon du tibialis anterior [2]. | 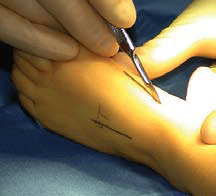 |
| Exposition du tendon du tibialis anterior | Le tendon est exposé et détaché de son insertion [3]. | 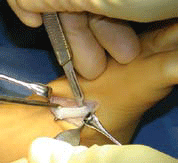 |
| Mise en place des points d’ancrage | Mise en place des points avec du fil résorbable 0 [4]. Réalisation de plusieurs passages à travers le tendon pour sécuriser la fixation. | 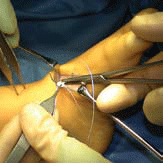 |
| Transfert du tendon | Transfert dutendon au niveau de l’incision dorsolatérale [5]. Le tendon reste sous le retinaculum des extenseurs et sous les tendons extenseurs. Libération du tissu cellulaire sous-cutané afin de permettre une course directe du tendon latéralement. |
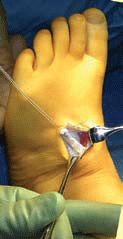 |
| Option: localisation du site d’insertion | Avec une aiguille comme marqueur, la radiographie peut être utile pour localiser précisément le site du transfert sur le troisième cunéiforme [6]. Notez la position du trou sur la radiographie [flèche]. |
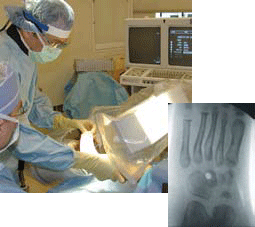 |
| Identification du site pour le transfert | Il doit être sur la partie dorso-médiane du pied, idéalement dans le corps du troisième cunéiforme. Réalisation d’un trou à la pointe carrée pour y placer un système d’ancrage (harpon chirurgical avec fil non résorbable). |  |
| Sécurisation du tendon | >Avec le pied maintenu en flexion dorsale, suture du tendon avec les fils d’ancrage. | 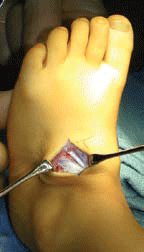 |
| Fixation supplémentaire | On peut compléter la fixation en suturant le tendon au périoste à son entrée dans le cunéiforme [3] en utilisant un fil résorbable. | 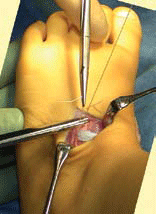 |
| >Fermeture cutanée | Fermeture les incisions par des points sous cutanés avec du fil résorbable [6]. | 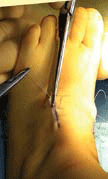 |
| Immobilisation plâtrée et soins post-opératoires | Un pansement stérile est appliqué [7], et une botte plâtrée est mise en place pour 6 semaines (3 semaines sans appui puis 3 semaines avec appui). L’hospitalisation est de 2 à 3 nuits. |
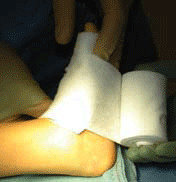 |
Dernière MàJ : 26/01/2019

